股関節手術
当院には、多くの股関節手術に携わってきたエキスパートが診療・手術を行う『股関節専門外来』がございます。術後の痛みをできる限り抑える高度な手術法で、 歩く・立つに困難が伴う患者様が元の生活にもどれるように致します。
- 股関節手術を知るための3つのポイント
1. 股関節の手術について
人工股関節全置換術(THA)とは?
主に50代以後の股関節症に対して行われる手術法です。人工股関節の寿命は10年から20年と言われており、その際に再置換が必要となります。それゆえ50歳未満の患者様には、一般的に勧められないとされております。しかし、30代や40代でも、他に有効な手段がない場合は、再置換のリスクを理解していただいたうえで行う場合もあります。逆に年齢の上限はありません。大きな病気をお持ちでなければ90歳でも手術は可能です(病院長の執刀経験では最高齢93歳で、手術後22日で階段昇降も自立して退院なさいました)。以前は大学病院でしかできないような大手術の部類に入っておりましたが、現在は手術法もほぼ標準化され、熟練した医師が執刀すれば安全にできるものとして定着しております。2012年のデータ(矢野経済研究所)では、国内だけで年間5万件の人工股関節が施行されております。
この手術により痛みが和らぎ、脚長(両脚の長さの違い)を補正でき、また股関節の動きも柔らかくすることができます。リハビリが進めば歩き方も改善していきます。
当専門外来では原則全例最小侵襲手術(MIS)で行っております。手術当日または翌日にベッドから車いすに移乗し、歩行訓練を開始します。手術前の状態にもよりますが、平均的には3~4日で歩行器(写真参照)が自立し、1週間で杖が自立し、10日で階段昇降が可能になります。
手術によって「できないこと」がないように
残念ながら、従来の手術法で行っている病院も多く、その場合、手術の後はしゃがんではならない、和式トイレに入ってはならない、正座をしてはいけない、胡坐をかいてはいけない、寝るときは膝に枕を挟まなければならないなどと指導されております。当専門外来では原則そのような禁忌肢位は設けておりません。私自身2007年より現在の方法を取り入れており、2,000人以上の方に人工股関節手術をしておりますが、1例を除き残りの全ての方において脱臼などのトラブルはありません(初回手術の方限定です)。
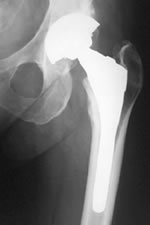 人工股関節のレントゲン
人工股関節のレントゲン
人工股関節とは
人工股関節(図6)の素材は主にチタン合金(チタン、アルミニウム、バナジウムの合金)が使われておりますが、摺動面(図7参照)にはポリエチレン、セラミックなどが用いられます。どの素材を使用するかは患者様に合わせて判断しますので、直接ご相談ください。
人工股関節には接着剤としてのセメントを用いるタイプとセメントを用いないタイプがあります。当専門外来では原則後者を採用しております。現在、世界的にも主流は後者になっておりますが、どちらが優れているかは意見が分かれるところであります。
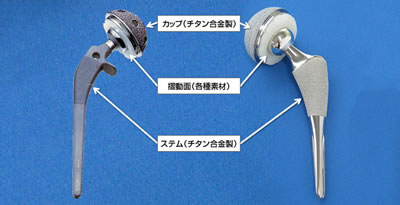 各種人工股関節
各種人工股関節
前述の通り、人工股関節の寿命は10年から20年と言われておりますが、それは患者様の年齢、性別、活動性などに左右されます。しかし実際には何よりも人工関節の選択と外科医の技量によるところが多くのウエートを占めると言っても過言ではありません。外科医の手術の技量は定量化されておらず、患者様が判断するには難しいところですが、よく話を聞いてそれを見極めることは重要であると考えます。
![]()
![]()
※これらのリンク先は当施設とは直接関係はありません。よって術後脱臼やリハビリ等に関しては、当施設とは異なる記載も一部にありますことを御了承ください。
-
最小侵襲手術(MIS)とは?
通常の人工股関節の手術法は、股関節の外側から皮膚と筋肉を切開して関節を開き、骨を人工股関節の形に合わせて削り、人工股関節を入れます。標準的な方法では股関節の横に15~20cmの切開を入れますが、最小侵襲による方法では8~9cmの傷を1か所つけるだけで行います。
最小侵襲手術には、定義は様々ですが、MIS-Mini-one、two-incision、MIS-AL(OCM)、DAAなど、数多くあります。現在その主流は、中でも筋非切離であるMIS-ALとDAAになりつつあります。筋肉を切らずに、筋間(筋肉の間)を切開しますので、術後の回復も早く日常生活への自立も早期に達成できます。
最小侵襲手術は、通常の手術より難易度が高いため、一部のしっかりとしたトレーニングを受けた医師が行うことが勧められております。当施設では国内、海外で徹底したトレーニングを積んだ上、1,500例以上の執刀経験で行うため、より安全で確実な手術を提供できます。
-
3次元テンプレートシステムとは
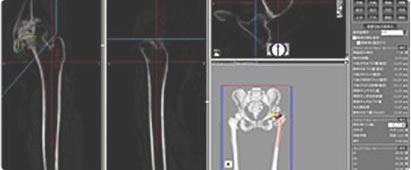
我々股関節外科医は人工股関節の手術前に必ず手術の計画を立てます。一般的には、予定する手術のインプラントの種類やサイズをこれで予測します。行き当たりばったりの手術ではよい結果を生みません。
従来はレントゲンフィルムを元に計画を立てるのが通常でしたが、これでは2次元のイメージしかわかないため、現在は多くの施設で3次元情報を把握できるCTも併用して計画を立てます。その際にCTの画像情報を元に立体的な手術計画を提供してくれる器械がこの3次元テンプレーティングシステムです。
特に最新のものでは、多種多様なインプラントに対応しているため、従来は困難であった「患者様に合わせたインプラント」を術前計画から選択することが可能です。患者様の股関節の形状は多種多様ですから、同一種類のインプラントだけで対応しようとすると、脱臼や手術後足の長さが変わるなど、トラブルのもとになります。このような器械を用いて術前に入念な計画を立てた上で、患者様に合ったインプラントを選択することにより、早期回復だけでなく禁忌肢位のない生活を実現しております。
2. 股関節手術のリスク
人工股関節全置換術の合併症にはどんなものがあるの?
人工股関節全置換術は前述の通り成績も安定した優れた治療法の一つでありますが、手術である以上常に合併症のリスクがあります。以下に示す合併症は、全てが非常にまれではありますがゼロではないため、手術を検討する際には知っておく必要があると考えられます。
① 肺塞栓、エコノミークラス症候群
症状:ほとんどが無症状。重篤なケースでは胸部痛。
これは股関節手術のみならず、外科手術、婦人科手術、泌尿器科手術などでも起きうる合併症です。手術で麻酔がかかることや、下腹部が圧迫されることなどが原因で下肢の血の流れが悪くなり、また手術中は凝固能(出血を止めようとする働き)が全身で上がることも合わさり、主に下腿(ヒラメ静脈がほとんどと言われております)で血の塊が生じ、それが大きくなって肺につまってしまうというものです。致死的な合併症と言われ、欧米ではかなり危険視されておりますが、日本人では欧米に比べて発生率はかなり低くなっております。しかし、最近は食生活の欧米化で日本人にも散見されるようになっておりますので我々も予防に努めております。具体的には弾性包帯を巻くこと、早期離床、エコー検査の実施などになります。
② 細菌感染
症状:傷口の赤み、発熱、膿が噴出
創部から細菌が入り込み、手術後2~3週間で傷口が腫れ上がり、中から膿が出てきます。対策として当院ではクリーンルームにて手術を行っております。また中でも非常に稀なことではありますが、手術後何年か経過してから、傷が腫れ上がることもあります。通常はめったに起こりませんが、持病に糖尿病がある人や、持病のためにステロイド剤やその他の免疫抑制剤を使用している人は比較的リスクが高いとされております。人工関節などの異物周辺は細菌が繁殖しやすいとされており、一度感染してしまうとせっかく入れた人工股関節を再手術で抜去し、感染が消退したのち再再手術で入れることもあります。
③ 脱臼
症状:手術部位の激痛(まったく動くことができなくなります)
以前は人工股関節を入れたのちは、脱臼のリスクがあるためしゃがんではならない、和式トイレに入ってはならない、正座をしてはいけない、胡坐をかいてはいけない、寝るときは膝に枕を挟まなければならないなどと指導されておりました。しかし、現在は手術法が進歩し、また人工関節自体も進歩したため当専門外来ではそのような指導は行いません。当専門外来で人工股関節を受ければ脱臼はしないと考えていただいてかまいません。
しかし、交通事故や、転落などの不慮の事故の際はこの限りではありません。また、人工股関節再置換(人工関節の入れ替え)の場合は、初回の手術のされ方によって脱臼のリスクがあります。万が一脱臼した際は、すぐに病院を受診し麻酔下で整復をしなければなりません。また、不幸にも一度脱臼してしまうと癖になることがあるため、再手術を行うことがあります。④ 骨折
症状:強い痛み
手術中にインプラントを入れる際に骨折が生じることがあります。これには骨が弱いなどの患者様側の要因と、外科医のテクニカルなエラーの二つがあります。後者のテクニカルエラーは経験で減らすことはできますが、いかなる優れた外科医でもゼロにはできません。弘法も筆の誤りとまでは言いませんが、ある一定の数を手術していれば全ての股関節外科医がこのような経験をしております。
その場合はワイヤーなどで骨折部を補強します。特に後遺症が出るわけではありませんが、リハビリは遅れることになります。また稀に手術後リハビリ中に転倒したり、足をひねったりして骨折が起こることもあります。その場合、レントゲン撮影の結果で必要により再手術を要します。⑤ 神経麻痺、血管損傷
症状:足の強いしびれ、膝や足首の運動麻痺
これも極めてまれですが、人工股関節全置換術の際に近傍の神経や血管を痛めてしまうことがあります。
3. 医師紹介
平澤 直之(ひらさわ なおゆき)
 北水会記念病院 院長
北水会記念病院 院長
昨今医療の世界では専門化が進んできておりますが、整形外科の分野も例外ではありません。古くは漫画でいうブラックジャックのように脳外科から、腹部外科、胸部外科、整形外科、形成外科まで万能だった外科医もいたようですが、科学技術の発展と医療分野の細分化とともに、整形外科の分野内でも専門化が進んでおります。現在多くの病院で人工股関節全置換術が行われておりますが、手術をするだけなら経験が未熟でも可能です。しかし外科医の熟練度により明らかに術後の回復の早さ、術後脱臼の確率、人工関節の寿命が異なります。後述しますが、我々の施設で人工股関節置換術を行う限り、「術後してはいけないこと」「退院後の制限」は原則として一切設けません。当専門外来では、医師をはじめ、看護師、リハビリテーションのスタッフが股関節疾患に特化して治療にあたるようにしているため、股関節疾患に関しては全国で最先端の治療を、自信を持って提供させていただきます。
手術症例数(執刀症例のみ、助手は含まず、2006年以後)
| 北水会記念病院(2010年4月から2018年3月分) | 人工股関節全置換術 | 1,995例 |
|---|---|---|
| 人工股関節再置換術 | 109例 | |
| RAO | 21例 |
経歴
平成11年 東京医科歯科大学卒業
医師免許取得
同学整形外科医局で研修
平成15年~ 日産玉川病院股関節センター勤務
平成18年 佐久総合病院股関節医長
平成19年 さいたま赤十字病院股関節医長
平成20年 日産玉川病院股関節センター医長
平成22年 北水会記念病院股関節センター長
平成28年 北水会記念病院 院長
公表論文(2006年以降)
カップ側の骨欠損にaugmentを使用したTHAの短期成績
平澤直之、塚田幸行
日本人工関節学会誌(1345-7608)45巻 Page593-594(2015.12)
THA術後に腸腰筋のimpingementを生じたと思われる症例の検討
平澤直之、塚田幸行、松原正明、野木圭介、木村晶理
Hip Joint(0389-3634)41巻 Page828-833(2015.08)
Accolade Ⅱステムの挿入アライメント―従来のAccoladeステムと比較して
平澤直之
人工関節学会誌44号 485-486(2014.12)
タンタル製ポーラスを有する半球カップの短期成績
平澤直之
Hip Joint Vol.40 767-771 Vol.40 767-771(2014.8)
Tridentセラミックオンセラミック人工股関節の中期成績
平澤直之、松原正明、木村晶理、佐藤敦子、小川博之
人工関節学会誌43巻 659-660(2013.12)
カップの外方開角が50度以上で設置されたクロスリンクポリエチレンの中期成績
平澤直之、松原正明、木村晶理、佐藤敦子、小川博之
Hip Joint Vol.39 698-701(2013.10)
JRA調教助手に対して行われたTHAの1例(Navigation、4次元動作解析を活用して)
平澤直之、松原正明、菅野伸彦、田村理、宗田大
人工関節学会誌42巻 143-144(2012.12)
MIS-AL(MWJ)アプローチにてStraight stemを用いたTHAの側面アライメントについて
平澤直之、松原正明、奥田直樹、佐藤敦子、木村晶理
人工関節学会誌42巻 727-728(2012.12)
使用インプラントの違いによるセメントレスステムのアライメントの違い
平澤直之、松原正明、奥田直樹、佐藤敦子、木村晶理
Hip Joint vol.38 213-216(2012.10)
大腿骨皮質が著明に菲薄した患者に対するセメントレスTHA
平澤直之、松原正明、奥田直樹、佐藤敦子、野木圭介
日本人工関節学会誌41巻 Page202-203(2011.12)
変形性股関節症患者におけるD-DIMER上昇について RDCとの関連
平澤直之、奥田直樹、佐藤敦子、野木圭介、松原正明
日本人工関節学会誌 40巻(2010.12)
Effect of CT slice thickness on accuracy of implant positioning in navigated total hip arthroplasty.
Hirasawa N, Matsubara M, Ishii K, Hagino S, Okuda N, Sekiya I, Muneta T.
Comput Aided Surg. 2010;15(4-6):83-9. Epub 2010 Nov 2.
当院での人工股関節全置換術におけるDPC導入後のコスト変異とその考察
平澤直之(日産厚生会玉川病院 股関節センター)、松原正明、奥田直樹、佐藤敦子、野木圭介
Hip Joint 36巻(2010.10)
日本人の変形性股関節症における脚長差の計測法の比較
平澤直之、松原正明、萩尾慎二、奥田直樹
日本人工関節学会誌39巻(2009.12)
股関節の深部感染の評価におけるFDG-PETの有用性
平澤直之、松原正明、萩尾慎二
Hip Joint 35巻(2009.10)
CT Based Navigationの大腿骨側への挑戦 精度向上を目指して
平澤直之、松原正明、萩尾慎二
Hip Joint 35巻(2009.10)
CT-Based Navigation systemの精度とCTのスライス幅との関係
平澤直之、小林雅文、石井研史、奥田直樹、萩尾慎二、松原正明
日本人工関節学会誌 38巻(2008.12)
Stryker Navigation SystemにおけるMISとの併用 その有用性とpitfall
平澤直之、小林雅文、石井研史、奥田直樹、萩尾慎二、松原正明
Hip Joint 35巻(2008.11)
THAにおけるCT based navigation systemの有用性と現状における限界点
平澤直之、奥田直樹、松原正明
Hip Joint 32巻(2006.10)
人工股関節全置換術における術前CTを活用した術後リハビリ期間の検討
平澤直之、松原正明
日本人工関節学会誌 34巻 137-138(2004.12)
当院においては、先進的な股関節医療を普及させるため、整形外科医及び手術室看護師の手術見学を受け入れております。
開院以来、多くの施設からのご要望があり、当院の手術を見学していただいております。茨城県のみならず、全国に先進的な手術治療が普及し、ひいては患者さんに裨益することが我々の願いです。
- ● 当院にて手術見学した施設(順不同)
- < 茨城県内 >
- 水戸赤十字病院
- 水戸医療センター
- 水戸協同病院
- 大久保病院
- ひたちなか総合病院
- 勝田整形外科病院
- 守谷第一病院
- 土浦協同病院
- 県北医療センター
- 佐藤病院
- < 茨城県外 >
- あわじ医療センター(兵庫県)
- 東京医科歯科大学病院(東京都)
- さっぽろ病院(北海道)
- 聖隷佐倉病院(千葉県)
- 弘前記念病院(青森県)
- 玉名中央病院(熊本県)
- 苑田会人工関節センター病院(東京都)
- 森山記念病院(東京都)
- 聖路加国際病院(東京都)
- 市立青葉病院(千葉県)
- JCHO湯河原病院(神奈川県)
- 総合花巻病院(岩手県)
- 岩手医科大学付属花巻温泉病院(岩手県)
- サカ緑井病院(広島県)
- 大阪大学医工学教室(大阪府)
- 永生病院(東京都)
- 兵庫医科大学(兵庫県)
- 大阪労災病院(大阪府)
- 新潟医療センター(新潟県)
- 大阪市立大学医学部付属病院(大阪府)
- 川崎幸病院(神奈川県)
- 船橋整形外科病院(千葉県)
- 岩手県立中部病院(岩手県)
- 高島平中央総合病院(東京都)
- とちぎメディカルセンター しもつが(栃木県)
- 東松山市立市民病院(埼玉県)
- < 海外 >
- AZ St Elisabeth Hospital(ベルギー)
- St.Josefs-Hospital(ドイツ)
- Seoul Asan Medical Center(韓国)
- Guro Hospital(韓国)
